Encefalitis de Hashimoto a través de 3 casos clínicos
Presentamos a través de tres casos clínicos una patología poco frecuente, la encefalopatía de Hashimoto, de naturaleza autoinmune, con buena respuesta al tratamiento con corticoides, títulos séricos elevados de anticuerpos antitiroideos y de curso subagudo con recaídas-remisiones.
Encefalitis de Hashimoto a través de 3 casos clínicos
Autor: Mónica Zamora Elson. Doctor en Medicina. Especialista en Medicina Intensiva.
Palabras clave: encefalitis Hasmitoto, autoinmune, corticoides.
Resumen:
La encefalitis de Hashimoto es una rara enfermedad neurológica con una rara prevalencia de 2,1/100.000 personas, descrita por primera vez por Brain et al en 1966 (1), con presentación aguda o subaguda, cuyo cuadro clínico se caracteriza por alteración de consciencia, frecuentemente acompañada de crisis convulsivas focales o generalizadas. La edad media de aparición está entre los 45 y 55 años, con claro predominio femenino (2).
Hemos recogido tres casos clínicos, de tres hospitales diferentes, para profundizar en el estudio de esta enfermedad, son tres mujeres, más jóvenes de la edad media. Los datos relevantes se muestran en la Tabla 1, al final del artículo.
La patogénesis de esta encefalopatía es desconocida. Se puede presentar asociada a otras enfermedades autoinmunes. Podemos encontrar alterada la función tiroidea (3,4), lo más frecuentes es hipotiroidismo o hipotiroidismo subclínico, que se beneficia significativamente con el tratamiento corticoideo.
Estudios patológicos indican que la existencia de vasos sanguíneos anormales podría ser importante en la progresión de la enfermedad. Esta vasculopatía conduce a anoxia cerebral isquémica y edema que son las causantes de las manifestaciones clínicas más relevantes (tipo vaso sanguíneo o de tipo difusivo), y el hecho de que los síntomas mejoren con el tratamiento esteroideo, apoya esta idea (5).
La forma clínica tipo vascular, de inicio agudo, cura como hemiplejia, afasia, anestesia parcial, ataxia, afectación de vías piramidales, clínica cerebelosa, y deterioro cognitivo leve. La tipo difusivo, es de inicio más lento, e incluye somnolencia, mioclonías, estupor, y alteración de la conciencia. Nuestros casos clínicos presentan una clínica compatible con la tipo vascular. En las tres pacientes se describen convulsiones. Hasta en un 60-70% pueden presentase como convulsiones (6-10). Las manifestaciones clínicas en pacientes mayores carecen de características especiales, lo que dificulta su diagnóstico, sobre todos cuando se asocia a deterioro de las funciones cognitivas.
Varios autores como Chong et al (6) o Gianluca Tamagno (7), recogen que para el diagnóstico de esta encefalopatía se deben cumplir varios criterios diagnósticos como son: existir trastorno cognitivo, signos neurológicos focales o difusos de inicio agudo o subagudo, exclusión de enfermedades infecciosas en el LCR, altos títulos de anticuerpos anti-tiroideos y buena respuesta al tratamiento corticoideo. La característica distintiva para su diagnóstico es la detección de anticuerpos antitiroideos, especialmente anticuerpos antimicrosómicos ya que están presentes en el 100 % de los casos (8,9).
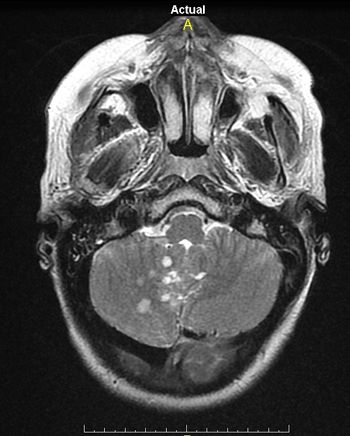
Apoyan el diagnóstico: 1. Electroencefalograma, donde hallamos enlentecimiento de la actividad cerebral, que puede reflejar la gravedad de la lesión y podría ser utilizado como predictor de su progresión y de los efectos del tratamiento. En un 90% se distribuyen en los lóbulos frontales y temporales. 2. El examen de líquido cefalorraquídeo suele describir un proceso inflamatorio con un leve aumento del contenido de proteínas, que aparece en el 80% de los casos y pleocitosis linfocitaria leve que se presenta entre el 20%. 3. Los resultados de TAC y RMN pueden ser negativos en la mayoría de los pacientes. Se puede encontrar señal en T2 anormal en la materia blanca subcortical. Estas anormalidades pueden desaparecer con la mejora de las condiciones de la enfermedad (10). En nuestros casos clínicos, en los tres encontramos la existencia de anticuerpos antimicrosomiales y antitiroideos positivos, ondas lentas en el ECG y en dos casos señal anormal en sustancia blanca en T2. (Figura 1).
El diagnóstico de esta enfermedad debe ser de excusión. Se deben excluir patologías como enfermedad Creutzfeldt-Jakob, enfermedad de Alzheimer, demencia con cuerpos de Lewy, degeneración corticobasal, encefalitis límbica, infecciones del sistema nervioso central o encefalopatía anóxica.
El tratamiento con prednisona en dosis altas (1-2 mg / kg) es la primera opción (1-11), pero la dosis debe reducirse lentamente para evitar la recurrencia. La mayoría de los pacientes necesitan mantener el tratamiento con esteroides durante un largo tiempo (4-10 años). En las tres pacientes hubo una buena respuesta al tratamiento corticoideo. Para aquellos pacientes que no son sensibles al tratamiento con esteroides, se puede considerar el uso de azatioprina combinado con esteroides, inmunoglobulinas intravenosas (12) o plasma, ciclofosfamida o metotrexato.
Los niños con encefalopatía de Hashimoto pueden sufrir secuelas cognitivas a pesar del diagnóstico y tratamiento precoz. Mientras tanto, el pronóstico de la encefalopatía difusa de Hashimoto es mejor que el tipo vascular (13).
La importancia del conocimiento precoz de este cuadro radica en la excelente respuesta que se logra en más del 90% de los pacientes con el tratamiento con altas dosis de corticoides. En todo paciente con una encefalopatía aguda o subaguda en la que no encontremos causa y sobre todo si es mujer debe plantearse su diagnóstico.
Figura 1: Lesiones focales hiperintensas en el vermix cerebeloso y en hemisferio cerebeloso derecho en corte axial T2. RMN
Anexos – Encefalitis de Hashimoto a través de 3 casos clínicos
Anexos – Encefalitis de Hashimoto a través de 3 casos clínicos
Bibliografía:
- Brain L, Jellinek EH, Ball K. Hashimoto’s disease and encephalopathy. Lancet 1966;2:512e4
- Kothbauer-Margreiter I., Sturzeneger M., Komor J. Encephalopathy associated with Hashimoto thyroiditis: Diagnosis and treatment. J Neurol 243: 585-593, 1996.
- Canton A, de Fabregas O, Tintore M, Mesa J, Codina A, Simo R. Encephalopathy associated to autoimmune thyroid disease: a more appropriate term for an underestimated condition? Journal of the neurological sciences. 2000;176(1):65-9.
- Mahmud FH, Lteif AN, Renaud DL, Reed AM, Brands CK. Steroid responsive encephalopathy associated with Hashimoto’s thyroiditis in an adolescent with chronic hallucinations and depression: case report and review. Pediatrics. 2003;112(3 Pt1):686-90.
- Payer J, Petrovic T, Lisy, Langer P, Hashimoto Encephalopathy: A Rare Intricate Syndrome Int J Endocrinol Metab. 2012;10(2): 506-514.
- Chong JY, Rowland LP, Utiger RD. Hashimoto encephalopathy: syndrome or myth? Arch Neurol. 2003;60(2):164-71.
- Tamagno G, Federspil G, Murialdo G. Clinical and diagnostic aspects of encephalopathy associated with autoimmune thyroid disease (orHashimoto’s encephalopathy). Intern Emerg Med. 2006;1(1):15-23
- Claussmann C., Offner C., Chevalier Y., et al. Encéphalopathie et Thyroidite D’Hashimoto. Rev. Neurol (París) 150 (2): 166-168, 1994.
- Latinville D., Bernardi O., Cougoule J.P., et al. Thyroidite D’Hashimoto et Encéphalopathie Myoclonique HypothËses Pathogéniques. Rev. Neurol. (París) 141 (1): 55-58, 1985.
- Chen N, Qin W, Wei C, Wang X, Li K. Time course of Hashimoto’s encephalopathy revealed by MRI: report of two cases. J Neurol Sci. 2011;300(1-2):169-72.
- Payer J, Brazdilova K, Jackuliak P. Management o glucocorticoidinduced osteoporosis: prevalence, and emerging treatment options. Drug Healthc Patient Saf. 2010;2:49-59.
- Berger I, Castiel Y, Dor T. Paediatric Hashimoto encephalopathy, refractory epilepsy and immunoglobulin treatment – unusua case report and review of the literature. Acta Paediatr.2010;99(12):1903-5.
- Shein M., Apter A., Dickerman Z., et al. Encephalopathy in compensated Hashimoto Thyroiditis: A clinical expression of autoinmune cerebral vasculitis. Brain & Dev 8 (1): 60-64, 1986.