reestenosis tras la angioplastia coronaria transluminal percutánea (ACTP) con stent. Aunque estos fármacos tienen una capacidad limitada para prevenir con éxito la reestenosis clínica, el tratamiento con hipolipemiantes está indicado luego de un proceder intervencionista, para evitar la progresión aterosclerótica en otras zonas remotas.
A pesar de los numerosos fármacos con los que se ha intentado, las estrategias farmacológicas no han reducido de forma sistemática la frecuencia clínica y/o angiográfica de reestenosis. (19,20)
Lo anteriormente planteado, se corresponde con nuestro estudio, pues a pesar de los diversos esquemas de tratamiento después del proceder, no se pudo prevenir la aparición de esta complicación en un importante número de pacientes.
La diabetes mellitus (DM) constituye un mayor riesgo de evolución adversa en los pacientes con enfermedad coronaria aterosclerótica a los que se les practican intervenciones percutáneas. En un reciente análisis que incluyó a 2 694 pacientes diabéticos (Prevention of Restenosis with Tranilast and Outcomes trial) (PRESTO) (21), todos tratados con stents convencionales (SC), la diabetes mellitus (DM) fue un predictor independiente de eventos adversos, incluyendo la necesidad de nueva revascularización y la muerte.El hecho de que la descendente anterior (DA) proximal fue la de mayor frecuencia y porciento de reestenosis puede explicarse por 2 factores fundamentales: que la mayoría de las lesiones tratadas se localizaron en esta arteria y que son las estenosis proximales de esta, las que con mayor frecuencia aparecen. Esto se corresponde con lo reportado por los estudios realizados por Francisco J Morales y AM Planas. (22,23)
Análisis multivariado de pacientes han identificado algunos factores predictores de necesidad de revascularización entre 7 – 9 meses como son: DM, incremento en el tamaño de la lesión, disminución en la ganancia aguda luminal, lesiones anguladas, fractura del stent, mala aposición del mismo, bajas presiones de implantación, colocación en bifurcaciones, lesiones del tronco de la coronaria izquierda y ostiales, enfermedad multivasos coronarios, insuficiencia renal, pacientes del sexo masculino y ancianos. 24
Los stents liberadores de fármacos han reducido de manera drástica la reestenosis intrastent (RIS), pero no la han eliminado por completo y a pesar de que han producido tasas de reestenosis intrastent (RIS) de un solo dígito en las lesiones simples, no es infrecuente que observemos tasas de 2 dígitos en las lesiones más complejas. Existen factores importantes que son específicos del fármaco, como el depósito no uniforme de este, la desintegración del polímero a causa de una implantación dificultosa del stent, la hipersensibilidad localizada así como la resistencia farmacológica. (25-30)
A pesar de este problema, es poca la atención que se ha prestado a la evaluación de la patogenia de la reestenosis intrastent (RIS) de acuerdo al tipo de stent y al tratamiento óptimo de este trastorno, lo que no solo depende del factor humano, sino de los factores económicos existentes en nuestro país.
Conclusiones.
Se confirmó la existencia de reestenosis post-stent en más de un tercio de los pacientes, la mayor parte pertenecía al sexo masculino y se encontraba en el grupo entre 50-59 años. La hipertensión arterial constituyó el factor de riesgo que con más frecuencia se presentó en los casos reestenosados. La angina inestable aguda fue la forma clínica de presentación más frecuente al ingreso.
El empleo de la doble antiagregación plaquetaria y de otros fármacos, no logró prevenir la aparición de este evento.
Los stents convencionales se reestenosaron más tempranamente que los liberadores de fármacos.
El segmento proximal de las arterias descendente anterior y circunfleja fue el que se reestenosó con más frecuencia, la porción proximal de la primera presentó un mayor porciento de obstrucción.
Anexos.
Gráfico 1.
Pacientes con stents implantados según sexo.
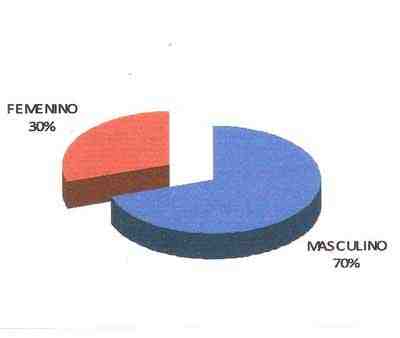
Fuente: Encuestas.
Gráfico 2.
Pacientes con stents implantados según edad.
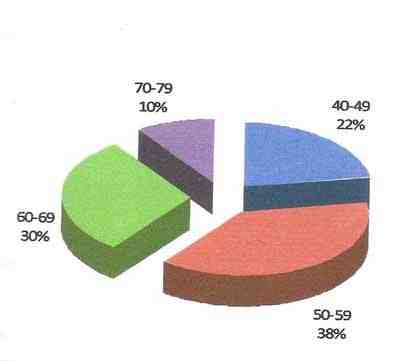
Fuente: Encuestas.
Tabla 1.
Pacientes con stents implantados según diagnóstico al ingreso.
Diagnóstico – Nº – %
Angina Inestable Aguda – 28 – 56%
Infarto Agudo de Miocardio – 15 – 30%
Insuficiencia Cardíaca Aguda – 5 – 10%
Shock Cardiogénico – 2 – 4%
Total – 50 – 100%
Fuente: Encuestas.
Tabla 2.
Pacientes con stents implantados según terapéutica utilizada.
Casos – Nº – %
Doble antiagregación plaquetaria – 50 – 100%
Nitratos – 38 – 76%
B-bloqueadores – 26 – 52%
IECA – 22 – 44%
Anticálcicos – 16 – 32%
Estatinas – 14 – 28%
Fuente: Encuestas.
Referencias bibliográficas.
1) Abel Ventura Base, Ronald Aroche Aportela, Ángel Yaniel Rodríguez Navarro. Utilidad del riesgo cardiovascular en la predicción de la enfermedad arterial coronaria. Sociedad Cubana de Cardiología y Cirugía Cardiovascular. 2011 May 16; 3(2):59-69.
2) Libro de resúmenes. XIII Jornadas SOLACI. Revista Cubana de Cardiología y Cirugía Cardiovascular. 2010; 16(1): 326-94.
3) Ronald Aroche Aportela, Ángel Gaspar Obregón Santos, Héctor Conde Cerdeira, Myder Hernández Navas, William Calderón Cardet, Ángel Yaniel Rodríguez Navarro. Reestenosis post implante de stent coronario metálico