Los autores brasileños han preconizado la esofagectomía transhiatal (ORRIGER) con ascenso gástrico al cuello como única solución útil para el alivio de estos pacientes, sus ventajas son:
- menor repercusión respiratoria
- menor morbilidad si dehiscencia
- menor mortalidad por mediastinitis
Las desventajas son: hemorragia intratorácica o lesión vías respiratorias. 19
Dilatación Neumática vs Miotomía de Héller
Son las mejores opciones terapéuticas en la actualidad, en un estudio Campos et al, en su revisión de series de casos; concluyeron que había una mejoría en 68% (1065 pacientes) tratados con Dilatación Neumática, y mejoría del 89% (3086 pacientes): con miotomía laparoscopia de Héller. Vela et al (2006) mostraron tasas de éxito similares en 106 pacientes tratados con DN y 73 pacientes con miotomía de Héller; las tasas de éxito fueron: 96 % para DN y 98% para LHM (6 meses de seguimiento).15 En el 2012 Weber et al en su revisión de 36 estudios (4737 pacientes) encontraron que la LMH tiene más durabilidad que la DN, con tasas de éxito a 10 años de 47.9% para DN, y de 79.6% para LHM. 20
Funduplicatura de Dor vs Toupet
La indicación actual es realizar funduplicatura parcial seguida a la miotomía de Héller para prevenir el reflujo, la funduplicatura tipo Dor, es anterior en 180 grados, y la funduplicatura de Toupet es posterior en 270 grados
La SAGES (Sociedad Americana De Cirujanos Endoscópico – Gastrointestinal), en mayo 2012, sugieren que la funduplicatura Toupet puede ser superior a funduplicatura de Dor para el control a largo plazo del reflujo, sin embargo las dos técnicas tienen sus ventajas. 21, 22
Dor: menor disrupción de la anatomía de hiato, permite la cobertura de la mucosa esofágica (perforación), y es un más rápido y más fácil
TOUPET es de elección, ya que es más eficaz en la prevención de reflujo y mantiene los bordes distales de la miotomía separados. 23, 24
En un meta análisis reportado en la revista de cirugía JAMA, para comparar los diferentes tipos de funduplicatura, se recolectaron artículos desde enero de 1976 a septiembre de 2011, se encontraron 39 estudios con un total de 2998 pacientes, se encontró que con funduplicatura Dor existía reflujo en 14.3%, en con Toupet 15.8%. Concluyeron que Toupet es ligeramente mejor para el control del reflujo gastroesofágico, pero no es estadísticamente significativo .25
CONCLUSIÓN
En conclusión, se presenta el caso de una joven de 15 años sin antecedentes de importancia que acude con disfagia + dolor retroesternal, aunque juega un papel importante en el diagnóstico el esofagograma, en la actualidad la manometría de alta resolución es imprescindible para establecer el correcto diagnóstico, y en cuanto al tratamiento, la cirugía laparoscópica constituye la primera opción eficaz para pacientes menores de 40 años y con acalasia grado II.
CONFLICTO DE INTERESES
Los autores declaran no tener ningún conflicto de intereses.
FIGURAS
Figura 1: Acalasia Tipo I: clásica , tipo II, presurización panesofágica en >20% de degluciones, Tipo III:, contracción prematura en >20% de degluciones. 6
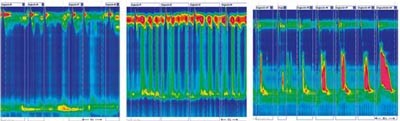
Figura 2: esófago dilatado con pico de pájaro
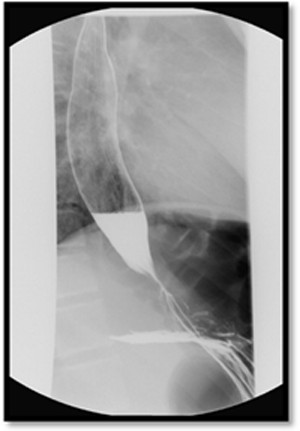
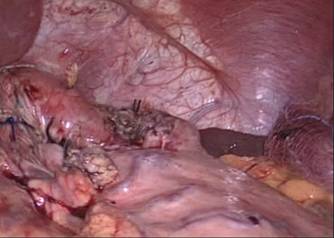
Figura 3: miotomía con hook a las 11 en punto

Figura 4 : funduplicatura de Toupet terminada
REFERENCIAS BIBLIOGRÁFICAS Y FUENTES DE INFORMACIÓN
- Errázuriz J, De Barbieri F, Acalasia en paciente pediátrico: Reporte de caso clínico y revisión de la literatura, Revista Chilena de Radiología. Vol. 19 Nº 4, año 2013; 174-176
- González B, López V, Acalasia: a propósito de un caso, Centro Sanitario Rondilla I, Valladolid, España, 1138-3593/, 2010 Elsevier España, S.L. y SEMERGEN. doi:10.1016/j.semerg.2011.03.002
- Hani A., Leguízamo A., Carvajal J., MosqueraG., Costa V., Como realizar e interpretar una manometría esofágica de alta resolución, Revision de Tema, Rev Col Gastroenterol / 30 (1) 2015, pág. 74-83
- Santander C., Ruiz de Leon A, et al, Manometría esofágica de alta resolución, Tratado de neurogastroenterología y Motilidad Digestiva. Lacima. Editorial Médica Panamericana. 2015
- Carlson D., Pandolfino J., High-Resolution Manometry in Clinical Practice, Gastroenterology & Hepatology Volume 11, Issue 6 June 2015, page 374- 384
- Bowers S., Esophageal Motility Disorders, Article In Press, Surg Clin N Am (2015), http://dx.doi.org/10.1016/j.suc.2015.02.003
- Ates F., Vaezi M, The Pathogenesis and Management of Achalasia: Current Status and Future Directions, Division of Gastroenterology, Hepatology, and Nutrition, Center for Swallowing and Esophageal Disorders, Vanderbilt University Medical Center, Nashville, TN, USA, Gut and Liver, Vol. 9, No. 4, July 2015, pp. 449-463
- Moritz J., Foltys D., Scheuermann U., et al, Achalasia with megaesophagus and tracheal compression in a youngpatient: A case report, International Journal of Surgery Case Reports 14 (2015) 16–18, http://dx.doi.org/10.1016/j.ijscr.2015.06.020
- González G, Acalasia Esofagica: Correlacion Entre La Clinica, Radiologia Y Estudios Fisiologicos, Universidad Autonoma De Barcelona departamento de cirugia, Hospital de Mataro, septiembre 2011, Barcelona España
- Vaezi M., Pandolfino J. and Vela M., ACG, Clinical Guideline: Diagnosis and Management of Achalasia, American College of Gastroenterology, Practice Guidelines, July 2013; doi: 10.1038/ajg.2013.196
- Boeckxstaens G., Zaninotto G.,, Richter J., Achalasia, University Hospital of Leuven, Belgium, Lancet 2014; 383: 83–93, http://dx.doi.org/10.1016/ S0140-6736(13)60651-0
- Torresan F., Ioannou A., Azzaroli F, Bazzoli F., Treatment of achalasia in the era of high-resolution manometry, Department of Medical and Surgical Sciences, Gastroenterology and Endoscopy Unit, Policlinico Sant’ Orsola-Malpighi, University of Bologna, Bologna, Italy, Annals of Gastroenterology (2015) 28, 301-308
- Nassri A., Ramzan Z., Pharmacotherapy for the management of achalasia: Current status, challenges and future directions, World J Gastrointest Pharmacol Ther 2015 November 6; 6(4): 145-155, DOI: 10.4292/wjgpt.v6.i4.145
- Allaix M, Patti M, et al, Endoscopic Dilatation, Heller Myotomy, and Peroral Endoscopic Myotomy Treatment Modalities for Achalasia, Center for Esophageal Diseases, Department of Surgery, University of Chicago Pritzker School of Medicine, 5841 South Maryland Avenue, MC 50 5, Room G-207, Chicago, IL 60637, USA, Surg Clin N Am 95 (2015) 567–578.
doi.org/10.1016/j.suc.2015.02.009
- Stavropoulos S., Modayil R., Friedel D., Achalasia ; Gastrointest Endoscopy Clin N Am 23 (2013) 53–75.
http://dx.doi.org/10.1016/j.giec.2012.10.008
- Peter J. Kahrilas1 and Guy Boeckxstaens, The Spectrum of Achalasia: Lessons From Studies of Pathophysiology and High-Resolution Manometry, Gastroenterology 2013; 145:954–965. http://dx.doi.org/10.1053/j.gastro.2013.08.038
- Loviscek M., Wright A., Hinojosa M, et al. Recurrent dysphagia after Heller myotomy: is esophagectomy always the answer? J Am Coll Surg. Apr 2013; 216(4):736-743; discussion 743-734.
- Lewis F, Britt F,Sachdeva K, Gabler P, et al, Selected Readings In General Surgery, Esophagus, Stomach & Duodenum, Part I American College Of Surgeons www.facs.org/publications/srgs srgs Vol 40 | 6 | 2014
- Ledezma E, Surgical treatment of sigmoid megaesophagus, achalasia by grade IV, Jefe departamento Cirugía, Instituto Gastroenterológico Boliviano Japonés La Paz Bolivia, Rev Med La Paz, 19(2); Julio – Diciembre 2013
- Krill J., Naik R., Vaezi M., Clinical management of achalasia: current state of the art, University Medical Center, Nashville, TN, USA Clinical and Experimental Gastroenterology 2016:9 71–82.
http://dx.doi.org/10.2147/CEG.S84019
- SAGES, Guidelines for surgical treatment of esophageal achalasia, Society of American gastrointestinal and endoscopic Surgeons, 2012, http://www.sages.org
- Pandolfino J. and Kahrilas P., Presentation, Diagnosis; and Management of Achalasia, Perspectives in Clinical Gastroenterology and Hepatology, Northwestern University, Feinberg School of Medicine, Chicago, Illinois, Clinical Gastroenterology And Hepatology 2013;11:887–897, http://dx.doi.org/10.1016/j.cgh.2013.01.032
- Tomasko J, Augustin T, Tung T, et al,Quality of life comparing Dor an Toupet after Heller miotomy for achalasia, Department of Surgery, Penn State Milton S. Hershey Medical Center, Hershey, PA, USA, 2014. Journal of the Society of Laparoendoscopic Surgeons
- Ming-Tian W., Ya-Zhou H., Bing X., Is Dor fundoplication optimum after laparoscopic Hellermyotomy for achalasia? A meta-analysis, World J Gastroenterol 2013 November 21; 19(43): 7804-7812.
doi:10.3748/wjg.v19.i43.7804
- Kurian A., Bhayani N., Sharata A., Partial Anterior vs Partial Posterior Fundoplication Following Transabdominal Esophagocardiomyotomy for Achalasia of the Esophagus, Meta-regression of Objective Postoperative Gastroesophageal Reflux and Dysphagia, Portland., JAMA Surg. 2013;148(1):85-90, www. jamasurg.com