Taquicardia paroxística supraventricular. Posible taquicardia por reentrada intranodal. Caso clínico
RESUMEN
El grupo de las taquicardias supraventriculares, son taquicardias (la frecuencia cardiaca es superior a 100 latidos por minuto) en las que participan activamente estructuras supraventriculares (aurículas y/o nodo auriculoventricular). Son taquicardias que suelen presentarse a cualquier edad, debido a alteraciones “eléctricas” del corazón, diferentes según el tipo de taquicardia. En general no se asocia a enfermedad estructural del corazón.
AUTORES
Aránzazu Aleixandre Catalá (Especialista en Medicina Familiar y Comunitaria).
Ofelia Casanueva Soler (Residente de Medicina Familiar y Comunitaria).
Mª Luisa Martín Goujat (Especialista en Medicina Familiar y Comunitaria).
Celia Carpintero Antoñan (Residente de Medicina Familiar y Comunitaria)
Las taquicardias supraventriculares más frecuentes son las taquicardias por reentrada intranodal. Se deben a que el nodo auriculoventricular establece dos vías de conducción del impulso eléctrico entre las aurículas y los ventrículos, de tal manera que en ocasiones la conducción del impulso eléctrico transcurre desde las aurículas a los ventrículos por una vía y subiendo por la otra alternativa, y así provocar la taquicardia. Aunque pueden ser tratadas con medicamentos antiarrítmicos, el tratamiento farmacológico es indefinido, no previene completamente las taquicardias y no está exento de efectos secundarios. Por ello la ablación con catéter se considera actualmente como el tratamiento de elección en pacientes con episodios recurrentes de taquicardias
CASO CLÍNICO
Varón de 32 años de edad que acude a urgencias hospitalarias por palpitaciones.
Antecedentes personales: Sin interés.
Alergias: No alergias conocidas
Anamnesis: Palpitaciones de una hora de evolución que nota en el pecho. No dolor torácico ni otra sintomatología. Episodios previos de palpitaciones no documentados.
T: 36.5 TAS: 140 TAD: 70 FC: 180
Exploración: General: Consciente, orientado. Hidratado y perfundido. Normal coloración cutánea y de mucosas.
Eupneico. Colaborador.
Cabeza y cuello: No ingurgitación yugular. Carótidas isopulsátiles l. No adenomegalias
ACP: Tonos rítmicos a 180 latidos por minuto (lpm). AP: MVC en ambos campos
Abdomen: Blando. No doloroso a la palpación. No masas ni visceromegalias. PPL bilateral negativa.
Extremidades: No edemas. No signos de trombosis venosa profunda (TVP). Pulsos pedios +.
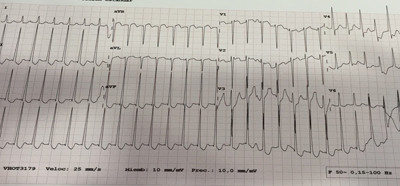
Otras Pruebas: ECG: Taquicardia supraventricular a 180 latidos por minuto (lpm). (IMAGEN Nº1)
Diagnóstico:
TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR.
Tras varias maniobras vagales como el masaje carotídeo intenso la taquicardia revierte a ritmo sinusal a 75 lpm.
Dado que se han producido muchos episodios similares en el paciente, se decide el ingreso del paciente en cuidados intermedios para ser valorado por el servicio de cardiología.
El paciente es valorado por el servicio de Cardiología:
Servicio: Cardiología
Alergias: NAMC
Antecedentes personales: Sin FRCV conocidos. No fumador. Bebedor de fines de semana.
IQ del hombro en la infancia.
Antecedentes familiares:
Sin C. isquémica precoz ni muerte súbita.
Historia Actual: Varios episodios de palpitaciones en el último año de inicio y fin brusco. En una de las ocasiones ha acudido a urgencias y el trazado sugiere Taquicardia intranodal.
Hace mucho deporte y está preparando oposiciones a cuerpos de seguridad del estado.
Exploración Física:
TAS: 143 mmHg TAD: 77 mmHg
PVY normal. AC rítmica sin soplos. AP MVC. Sin edemas. Pulsos positivos universales.
Electrocardiograma: Ritmo sinusal a 60 latidos por minuto (lpm). PR 160 msg- QRS estrecho. Eje normal. HSPI. QRS estrecho sin criterios de HVI. QT normal.
EN urgencias TSV a 180 lpm con pseudo r’ en V1 que sugiere TIN (Taquicardia intranodal)
Pruebas Laboratorio:
HEMATIMETRÍA: HEMOGLOBINA 15.40 g/dL, HEMATOCRITO 46.10 %, V.C.M. 88.7 fL
BIOQUÍMICA GENERAL EN SANGRE: GOT/AST 19 U/l, GPT/ALT 29 U/l, G.G.T. 21 U/l, FOSFATASA ALCALINA 65
U/l, TRIGLICÉRIDOS 47 mg/dL, HDL-COLESTEROL 88 mg/dL, LDL COLESTEROL 91 mg/dL, HIERRO 144 mcg/dl,
TRANSFERRINA 223 mg/dL, I.S. TRANSFERRINA 45.45 %, FERRITINA 118 ng/ml, VIT. B12 355 pg/ml,
- FÓLICO(S) 3.1 ng/ml
BIOQUÍMICA EN SANGRE – HORMONAS: T.S.H. 2.05 μUI/m
Ecocardiograma: Sin cardiopatía estructural.
Evolución y comentarios: Cuando pasa a esta unidad está en ritmo sinusal a 75 lpm
Diagnóstico:
Palpitaciones sobre corazón estructuralmente normal. Taquicardia paroxística supraventricular (posiblemente Taquicardia por reentrada intranodal)
Procedimientos: Solicitamos realización de estudio electrofisiológico intracardíaco (EEF) y ablación si procede.
DISCUSIÓN
En todo paciente con taquicardia paroxística supraventricular (TPSV) de complejo estrecho, mal tolerada, se debe realizar Cardioversión eléctrica, sin importar que se trate de reentrada nodal o vía accesoria. En cambio si la TPSV es una taquicardia regular de QRS estrecho y bien tolerada se puede realizar un manejo médico, que consiste en primer lugar en efectuar maniobras vagales, lo que incluso puede hacer el mismo paciente, como la maniobra de Valsalva, la inducción del vómito o el masaje carotídeo intenso.
No se debe comprimir los ojos porque se ha descrito desprendimiento de retina tras esta maniobra ni tampoco llevar a cabo masaje carotídeo en pacientes seniles, por el riesgo de desencadenar un reflejo parasimpático que bloquee el nodo auriculoventricular de forma intensa.
Si el nódulo auriculoventricular actúa sólo como conductor del impulso y no participa en la taquicardia, con las maniobras vagales enlentecerá su capacidad de transmisión y desenmascarará otras taquicardias como taquicardia auricular, flutter o fibrilación auricular. Por ello las maniobras vagales también sirven para efectuar el diagnóstico diferencial.
El segundo paso es administrar adenosina en dosis de 6 a 12 mg en bolo endovenoso o, si no se dispone de este fármaco, verapamilo, 5 mg endovenoso a pasar en dos minutos, con la precaución de tener a mano cloruro de calcio puesto que el verapamilo es un antagonista del calcio y podría provocar hipotensión y shock. Al administrar adenosina suelen aparecer en el ECG arritmias ventriculares transitorias, de 15 segundos de duración aproximadamente, debido a la descarga adrenérgica que suele provocar este medicamento, las cuales no poseen mayor importancia clínica.
BIBLIOGRAFÍA
- Grading of recommendations and levels of evidence used in evidence based cardiology. En: Yusuf S, Cairns JA, Camm AJ, Fallen EL, Gersh BJ, editores. Evidence Based Cardiology
- Ryan TJ, Anderson JL, Antman EM, Braniff BA, Brooks NH, Califf RM et al. ACC/AHA guidelines for the management of patients with acute myocardial infarction: a report of the American College of Cardiology/American Heart Association. Task Force on Practice Guidelines (Committee of Acute Myocardial Infarction). J Am Coll Cardiol 1996;
- Manolis AS, Estes NAM III. Supraventricular tachycardia. Mechanisms and therapy
- Zimetbaum P, Josephson ME. Evaluation of patients with palpitations. N Engl J Med 1998;338: 1369-1373.
- Cardiología. Taquicardias de QRS estrecho. 2017