Valoración del dolor
Para un correcto manejo del dolor es fundamental una correcta valoración previa del mismo, así como una evaluación constante tras la instauración del tratamiento.
Para ello nos basaremos en la identificación de la causa del dolor y en medir la intensidad del mismo.
Las causas más frecuentes son:
– Por la propia enfermedad: afectación ósea, de los tejidos blandos (dolor mecánico), de los órganos internos (dolor visceral) y del sistema nervioso central o periférico (dolor neuropático). Frecuentemente se presenta como etiología mixta por la afectación de múltiple estructuras.
– Por el tratamiento: intervenciones quirúrgicas, radioterapia, gastritis, infecciones, mucositis, etc.
– Por los procedimientos: extracciones, biopsias, inyecciones, aspiraciones, movilizaciones, etc.
Intensidad del dolor: si bien el dolor es una sensación totalmente subjetiva y, en ocasiones, difícil de valorar en los pacientes de menor edad, existen una serie de escalas que nos permiten valorar inicialmente la intensidad del dolor y sobre todo, evaluar los cambios que conseguimos gracias a nuestras actuaciones.
Tratamiento del dolor
Una vez evaluado el dolor y conocida su intensidad debe elegirse la terapia más adecuada. El manejo del dolor ha de ser realizado como una atención integral. En un ambiente adecuado (en domicilio, al cuidado de los padres con el soporte profesional preciso y si no es posible en hospitales con comodidades suficientes, con la presencia continua de la familia). Con respeto, diálogo y tiempo de dedicación que posibiliten una buena comunicación. Un adecuado ambiente (físico y emocional) permitirá un mejor control del dolor y disminuirá la necesidad de fármacos.
Medidas no farmacológicas: Aconsejable utilizarlas siempre aunque se precise recurrir a terapia farmacológica:
– Métodos físicos (masaje, inmovilización, crioterapia).
– Métodos psicológicos y/o conductuales como la relajación y distracción (música, cuentos, juegos, etc.).
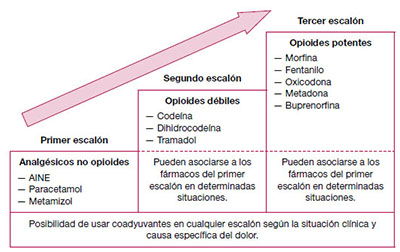
Medidas farmacológicas: En muchos de los casos es necesaria su utilización al ser insuficiente todo lo previo. Para la elección del/los fármaco/s a utilizar debemos guiarnos por la Escala de Analgesia de la OMS (escalera del dolor) que relaciona el tipo de fármaco a utilizar con la intensidad del dolor. A su vez, si tenemos bien identificada la causa del dolor o factores que puedan intensificarlo podremos elegir fármacos coadyuvantes que complemente a los analgésicos puros. (Tabla 1)
Náuseas y vómitos
Etiología
– Por la enfermedad: HTIC, obstrucción intestinal, estreñimiento, tos, fiebre, dolor, malestar.
– Por los tratamientos: QT, RT, opioides, cualquier fármaco que los niños rechazan.
– Motivos ambientales: olores, insistencia en que coman, ansiedad, llamar la atención, etc.
– Traslados: en coche, movimientos o traslados en el hospital.
Medidas generales: Ambiente tranquilo, evitar olores fuertes, no insistir con las comidas, etc
Fármacos más utilizados: Ondansetrón vo-iv, Granisetrón, Metoclopramida vo, iv o im, Dexametasona, Clorpromacina…
Estreñimiento
Además de las medidas higiénico-dietéticas habituales antiestreñimiento, a los pacientes a los que se les suministre opioides deben administrarles laxantes de forma profiláctica…
Síntomas neurológicos
Crisis convulsivas
Muchos niños que requieren cuidados durante los últimos días de vida experimentan crisis convulsivas como parte de una enfermedad neurológica, una arrolladora enfermedad sistémica (crónica o aguda), una perturbación metabólica (p.ej., hipo/hipernatremia o hipoglucemia) o como resultado del avance de la enfermedad (p. ej., metástasis cerebrales). Las convulsiones son un indicativo de enfermedad del sistema nervioso central (SNC) y provocan un estrés significativo tanto en los pacientes como en los familiares. Una vez que se ha estudiado el tipo de crisis, el médico y la familia deberán decidir si se debe tratar o no el síntoma y, en su caso, cómo se hará. Si se puede identificar un factor causante bien definido, el tratamiento puede dirigirse directamente a él (ej. corrección de la hipoglucemia añadiendo glucosa a los alimentos o a los líquidos). Si no es así, y las convulsiones interfieren en la calidad de vida del paciente, está indicado el suministro diario de fármacos antiepilépticos (FAE). Entre los FAE más utilizados: Levetirazetam, Oxcarbazepina, Valproato
Agitación
El término «agitación» se usa para describir un conjunto de varios signos y síntomas. En esencia, la agitación es un estado de alerta potenciado y molesto. Se puede presentar en forma de discurso elevado de tono o enfadado, tensión muscular aumentada, excitación neurovegetativa (como diaforesis y taquicardia) o estado afectivo irritable. El tratamiento de la agitación comienza con la identificación de los síntomas y la consideración de las posibles causas..
Espasticidad
La espasticidad es la resistencia de los músculos al estiramiento dependiente de la velocidad. Los signos asociados incluyen aumento del tono, reflejos hiperactivos, reflejos plantares extensores, espasmo muscular y pérdida del control motor y de la agilidad. En los casos más graves, la espasticidad provoca rigidez y contracturas de los miembros. También puede causar dolor a los pacientes y dificultar la mecánica de los cuidados como el cambio de posición. El tratamiento se debe seleccionar y ajustar de acuerdo con el objetivo más importante de cada niño y de su familia. Para algunos niños, la supresión de la rigidez y la espasticidad puede poner al descubierto una profunda debilidad subyacente. En estos casos, un pequeño grado de espasticidad puede contribuir al mantenimiento de la extensión de los miembros inferiores y permitir soportar el peso del cuerpo y, en consecuencia, la movilidad. En otros casos, como en los niños más pequeños o en los estados avanzados, el mantenimiento de la movilidad es menos importante y mantener la máxima reducción del tono muscular es más importante.
CONCLUSIONES
Como conclusión final, los cuidados paliativos pediátricos su meta es lograr la máxima calidad de vida en el paciente y en su familia. Es imprescindible el control del dolor y de los síntomas acompañantes, ocasionados no sólo por la enfermedad en sí misma, sino también por los problemas psicológicos o sociales coadyuvantes. Por ello se recomienda administrar junto al tratamiento curativo, terapias complementarias para un tratamiento holístico del niño; y de su familia.
Y pone de relevancia la importancia de que todos los profesionales relacionados con la atención pediátrica reciban formación sobre CPP. Es necesario que adquieran unos conocimientos básicos, con independencia de que existan especialistas en esta materia, que suelen ser más bien escasos. Lamentablemente, a pesar de su importancia, es todavía una asignatura pendiente en los programas estudios de licenciatura en muchas Facultades de Medicina y Enfermería.
Por todo esto, este articulo pretende ser una aproximación de carácter práctico que pueda ser útil a todos los profesionales sanitarios implicados en el manejo de pacientes pediátricos (no necesariamente oncológicos) que puedan beneficiarse de cuidados paliativos, centrando principalmente la atención en el control de síntomas.
BIBLIOGRAFIA
- Wolfe J, et al. Symptoms and suffering at the end of life in children with cancer. N Engl J Med. 2000 ; 342(5): 326-33.
- Álvarez AM et al. Cuidados Paliativos y Sedación Paliativa en Pediatría. Capítulo Oncopedia. Publicación online. Julio 2011. Disponible en: http://www.cure4kids.org/private/oncochap/ocrev_232/ Onco-Ch48-Cuidado_Palliativos.pdf
- Monleón Luque M, Rus Palacios M, Martino Alba R. Cuidados paliativos pediátricos: Una necesidad y un reto. Bol Pediatr. 2010; 50: 108-112.
- Rabow MW, Hardie GE, Fair JM, McPhee SJ. End of life care content in 50 textbooks for multiple specialties. JAMA. 2000; 283(6): 771-8.
- Martín Rodrigo JM, Gabaldón Fraile S, Trias Jover M, Gascón Romero J. Paciente pediátrico y cuidados paliativos. Guía clínica de cuidados paliativos de la Sociedad Española de Cuidados Paliativos (SECPAL). Disponible en: www. secpal.com
- Wusthoff CJ. Tratamiento de los síntomas neurológicos comunes en cuidados paliativos pediátricos: convulsiones epilépticas, agitación y espasticidad. Pediatr Clin N Am. 2007; 54: 709-733.
- Grupo de Trabajo de Cuidados Paliativos para Niños de la EAPC. Cuidados paliativos para lactantes, niños y jóvenes. Los hechos. Publicación online. 2009. Disponible en: www.eapcnet.org/projects/PaedriaticTF.html
- Quecuty Vela S. Tratamiento del dolor oncológico. En: Manual de Urgencias de Oncología Pediátrica. Hospitales Universitar ios Virgen del Rocío; 2006. p. 207-222.