Infección cutánea diseminada por mycobacterium chelonae simulando una paniculitis y dermatosis perforante adquirida en un paciente con enfermedad renal crónica que están recibiendo hemodiálisis
INTRODUCCIÓN
El Mycobacterium chelonae pertenece al grupo de micobacterias atípicas y presenta un rápido crecimiento. Es un microorganismo saprofito comúnmente encontrado en el agua, el suelo y el polvo y no suele producir enfermedad en personas sanas: Típicamente causa lesiones cutáneas localizadas, a menudo tras un traumatismo o inyecciones. Las infecciones diseminadas son poco frecuentes, ocurre generalmente en pacientes inmunodeprimidos. La dermatosis perforante adquirida (APD) generalmente está asociada con enfermedades sistémicas, especialmente diabetes mellitus o insuficiencia renal crónica.
Infección cutánea diseminada por mycobacterium chelonae simulando una paniculitis y dermatosis perforante adquirida en un paciente con enfermedad renal crónica que están recibiendo hemodiálisis
1 .Aránzazu Rojo Calderón. Médico de Familia. Cantabria.
- Susana Armesto Alonso. Dermatóloga. HUMV. Cantabria.
- Xandra Piris. Médico de familia. Laredo. Cantabria.
- Begoña Alonso Alfayate. Médico de familia. Cantabria.
- Paz Jiménez Sahelices. Médico de Familia. Cantabria.
- Margarita Hierro Cámara. Médico de Familia: Cantabria.
PALABRAS CLAVE: micobacteria, insuficiencia renal, hemodiálisis, paniculitis, Mycobacterium chelonae, inmunocomprometidos, Dermatosis perforante adquirida, insuficiencia renal crónica, hemodiálisis
CASO CLÍNICO
Presentamos un caso de infección diseminada por Mycobacterium chelonae en una mujer de 58 años
Entre sus antecedentes personales destacaban:
– Diabetes Mellitus tipo II en tratamiento con vildagliptina 50mg /metformina 850mg
– Insuficiencia Renal crónica en tratamiento con diálisis
– Cardiopatía isquémica crónica. Miocardiopatía dilatada secundaria y FEVI 27%
Enfermedad Actual:
Presenta lesiones nodulares múltiples induradas con base eritematosa en cara medial de las piernas, los brazos y la parte superior del tronco. Las lesiones cutáneas evolucionaron hasta presentarse con áreas necróticas que fistulizaban a la piel y supuraban. (Figuras 2 y 3).
Se realiza biopsia de la lesión que resulta compatible con una paniculitis neutrofílica lobulillar y septal (Figura 1).
En los cultivos se obtuvieron crecimiento de especies aeróbicas y anaeróbicas presentes en cualquier organismo. Los resultados de los cultivos para hongos y micobacteria atípicas fueron negativos.
La paciente fue ingresada por el empeoramiento de las lesiones, con múltiples lesiones maculo-papulares eritematosas supurativas con confluencia de las mismas y formación de placas con alguna úlcera profunda de bordes no sobreelevados. (Figura 4)
Se repite la biopsia de las lesiones y se observan bandas de colágeno. (Figura 5)
Nuevos cultivos de las lesiones induradas muestran crecimiento de colonias de Mycobacterium. chelonae sensible in vitro a claritromicina.
Se inicia tratamiento con claritromicina e.v. pero la afectación cutánea empeora hasta dar lugar a una diseminación de la infección. Por lo que ingresa en la UCI.
Finalmente la paciente falleció a consecuencia de una fibrilación ventricular durante una sesión de diálisis en la UCI.
DISCUSIÓN
Las alteraciones dermatológicas son comunes en la enfermedad renal crónica. Los brotes de Mycobacterium chelonae asociadas a los procedimientos quirúrgicos e inyecciones han sido documentados, por colonización de los equipos médicos
Enfermedad cutánea diseminada (APD), definido como más de 5 lesiones subcutáneas nodulares se observa más a menudo en huéspedes inmunodeprimidos.
No es habitual encontrar lesiones perforantes cutáneas, caracterizada por la eliminación a través de la epidermis de sustancias dérmicas. En 1989, Rapini et al. informó de varios casos de dermatosis perforantes en pacientes con DM o enfermedad renal.
La patogénesis de la APD sigue siendo desconocido. El trauma de rascarse, puede inducir daño de la epidermis o del colágeno dérmico, lo que conduce a la eliminación a través de la epidermis, de colágeno o fibras elásticas. Otra hipótesis es la alteración del colágeno o fibras elásticas debido a trastornos metabólicos o micro-depósitos de sustancias, tales como las sales de calcio. La microvasculopatía dérmica subyacente, relacionadas con la diabetes mellitus, es otro factor predisponente sugerido de la APD.
El tratamiento de la APD es complicado y hay descritas diversas terapias. Los tratamientos utilizados más recientemente son esteroides intralesionales, Retinoides tópicos y antihistamínicos orales.
En nuestra paciente coincidieron ambas patologías; colagenosis reactiva en la zona de inyección con una infección cutánea diseminada. La colagenosis desapareció casi por completo con claritromicina pero la infección diseminada cutánea permaneció. Falleció antes de iniciar nuevas líneas de tratamiento.
FIGURAS
Figura 1: inflamación granulomatosa neutrofílica

Figura 2: lesión indurada roja que evoluciona a absceso exudativo
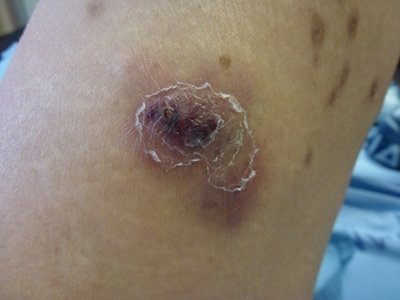
Figura 3: Lesión indurada en la cara central del brazo
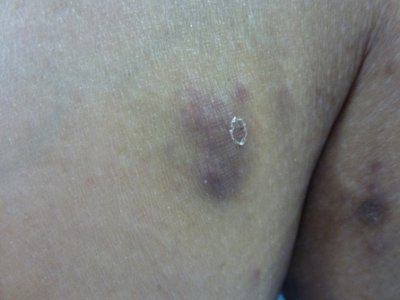
Figura 4: Lesión macula-papular eritematosa con escara hiperqueratósica central
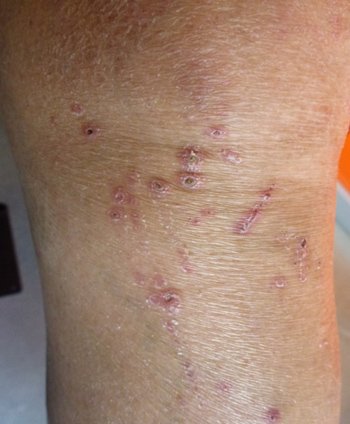
Figura 5: Invaginación de la epidermis en forma de copa con obstrucción por tejido inflamatorio necrótico
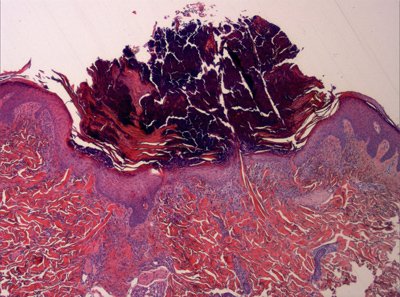
BIBLIOGRAFÍA
- Valdés F, Cid A. Micobacteriosis atípicas. Actas Dermosifiliogr, 95 (2004), pp. 331-57. Artículo
- Kane C, Vincent A, Greene J, Sandin R. Disseminated cutaneous Mycobcaterium chelonae infection. Cancer Control, 7 (2000), pp. 181-4. Medline
- Wallace RJ Jr, Tanner D, Brennan PJ, Brown BA, Swenson JM, Silcox VA,et al. Clinical trial of clarithromycin for cutaneous (disseminated) infection due to Mycobacterium chelonae. Ann Intern Med, 119 (1993), pp. 482-6. Medline
- Vemulapalli RK, Cantey JR, Steed LL, Knapp TL, Thielman NM. Emergence of resistance to clarithromycin during treatment of disseminated cutaneous Mycobacterium chelonae infection: case report and literature review J Infection, 43 (2001), pp. 163-8