Válvula Mitral: Flujo mitral restrictivo. Insuficiencia mitral severa.
Válvula Aórtica: muy baja velocidad de flujo.
Válvula Tricúspide: insuficiencia tricuspídea severa. Flujo tricuspídeo monofásico. Hipertensión pulmonar moderada a severa. Presión sistólica de arteria pulmonar (PSAP): 70 mmHg. Insuficiencia pulmonar leve. Flujos anterógrados de muy baja velocidad secundarios a bajo gasto.
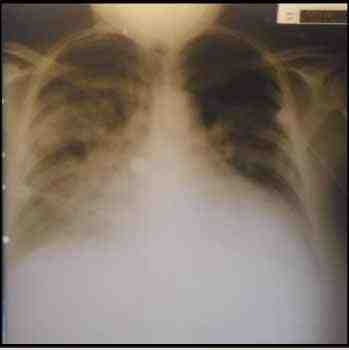
Figura 1. Paciente con miocardiopatía dilatada, relación cardiotorácica aumentada. Hipertensión venocapilar pulmonar grado III. Derrame pleural bilateral.
La paciente se internó en Unidad Coronaria, donde recibió tratamiento diurético endovenoso, con buena respuesta al mismo. Balance diario de líquidos negativo en aproximadamente 6 litros, durante 5 días.
Se instauró el tratamiento completo para insuficiencia cardiaca congestiva (ICC) sin necesidad de inotrópicos. Los IECAs fueron mal tolerados, con hipotensión sintomática, por lo que tuvieron que ser suspendidos.
A los 7 días del ingreso a UCO fue dada de alta, estando la paciente asintomática y sin signos de insuficiencia cardiaca congestiva (ICC).
Se externó con tratamiento con: furosemida 40mg/d, bisoprolol 5mg/d y ácido fólico 5mg/día.
Se la controló en consultorio externo cada 15 días durante los 6 meses posteriores. Se le agregaron IECAs a dosis mínima con buena tolerancia ambulatoria.
Al 6º mes la paciente permanecía en clase funcional I y sin signos de insuficiencia cardiaca congestiva (ICC).
El último ecocardiograma que se le realizó, que informó dilatación moderada de ventrículo izquierdo, Fracción de eyección (FE) 40%, función sistólica del ventrículo izquierdo deprimida (depresión moderada).
Continúa actualmente con tratamiento completo, habiéndosele disminuido la dosis diurética a la mitad.
Introducción:
La miocardiopatía periparto es una enfermedad rara que se define como una cardiomiopatía que se manifiesta entre el último mes de embarazo y los 6 meses posteriores al parto. Reconocida como entidad propia en 1930. La etiología no está clara, pero los factores inflamatorios están muy implicados y algunos estudios revelan una alta incidencia de inflamación linfocítica.
Tiene una excelente sobrevida si las pacientes sobreviven al período inicial, durante el cual el compromiso hemodinámico puede ser muy grave, con alta mortalidad.
Ante esta sintomatología es importante diferenciar la miocardiopatía periparto de una cardiomiopatía crónica exacerbada por el volumen minuto aumentado que ocurre habitualmente durante el embarazo.
La miocardiopatía periparto es relativamente infrecuente. Los informes más recientes indican que la tasa de mortalidad es del 0-5% en los EE. UU. Tiene una incidencia entre 1/3.000 y 1/4.000 partos. Más común entre poblaciones africanas.
Dado que la prevalencia fue mayor en determinadas situaciones, se identificaron algunas características como “factores de riesgo”: edad superior a 30 años, raza negra, embarazo gemelar, desnutrición, hipertensión, multiparidad, uso de cocaína y uso de tocolíticos por 4 semanas.
Aunque la miocardiopatía periparto se piensa que es más frecuente en los extremos de la vida y en las mujeres mayores multíparas, es importante tener en cuenta que 24-37% de los casos puede ocurrir en pacientes jóvenes primigestas.
Para definir adecuadamente a la miocardiopatía periparto necesitamos reunir los siguientes 4 criterios:
1. Aparición de insuficiencia cardíaca (IC) en el último mes de embarazo o en los 6 primeros meses posteriores al parto
2. Ausencia de una causa determinada de insuficiencia cardíaca (IC)
3. Ausencia de enfermedad cardíaca demostrable antes del último mes de embarazo
4. Deterioro de la Función sistólica del ventrículo izquierdo (FSVI) demostrable mediante ecocardiografía (Fracción de eyección (FE) <45%), o Fracción de acortamiento (Fac) <30% y un Diámetro sistólico del ventrículo izquierdo (DSVI) >2,7 cm/m2 o Diámetro diastólico del ventrículo izquierdo (DDVI) > 60mm.
Otros criterios se suman a los cuatro previos, como ayuda al diagnóstico, sin ser ninguno patognomónico:
- Alteraciones regionales de la contractilidad parietal
- Dilatación auricular izquierda
- Insuficiencia mitral y tricuspídea
- Derrame pericárdico leve
- Biopsia miocárdica: miocarditis, fibrosis hipertrofia miofibrilar, edema intersticial, etc.
La RMI cardíaca es un método diagnóstico no invasivo que revela inflamación miocárdica, siendo de gran utilidad en esta patología. Durante la fase aguda (primeras horas o días) se puede observar realce tardío de gadolinio en la zona epicárdica, de predominio en la pared lateral del VI con distribución parcheada. Y en las fases más avanzadas la distribución del gadolinio se hace más homogénea por toda la pared ventricular.
Por lo tanto el diagnóstico se considera sólo cuando otras causas de disfunción ventricular izquierda han sido excluidas. Aunque se sabe que las infecciones virales, deficiencias nutricionales, pequeñas alteraciones de los vasos coronarios, cambios hormonales y las respuestas inmunológicas a los antígenos fetales y del miometrio todos se han sugerido como posibles causas, la etiología de la miocardiopatía periparto sigue siendo desconocida.
La presentación más frecuente es con síntomas de falla ventricular izquierda. Los primeros signos y síntomas de insuficiencia cardíaca pueden ser opacados por el embarazo, ya que a menudo la paciente los considera como síntomas secundarios al embarazo. Con la progresión de la enfermedad, la dilatación de las cuatro cavidades puede llevar a la formación de trombos intracardíacos, con la posibilidad de trombosis periférica.
El tratamiento debe orientarse inicialmente a la compensación hemodinámica de la paciente. Se requerirán diuréticos, IECAs, betabloqueantes y en algunos casos inotrópicos. Demostraron mejoría de la Fracción de eyección (FE), la clase funcional y reducción de mortalidad los inotrópicos sensibilizadores del calcio como el Levosimendán y la pentoxifilina (inmunomodulador de amplio espectro que disminuye los niveles de IL-6, IL-1, IL-8 y TNF-alfa), a dosis de la misma es 600 mg/
