Es posible que las mujeres que se someten a una mastectomía deseen contemplar la reconstrucción mamaria, que es la cirugía para reconstruir la mama. La reconstrucción puede realizarse con tejidos de otra parte del cuerpo o con implantes sintéticos. Quizá la mujer pueda realizarse el procedimiento al mismo tiempo que la mastectomía (reconstrucción inmediata) o más adelante (reconstrucción tardía). Además, la reconstrucción puede realizarse después de una tumorectomía a fin de mejorar el aspecto de la mama.
Prótesis mamarias externas
Una prótesis mamaria externa o molde artificial representa una opción para las mujeres que no planifican hacerse una cirugía reconstructiva o que deciden hacerla más adelante. Las prótesis mamarias pueden ofrecer un calce correcto y una apariencia natural para cada mujer. [12]
Otras opciones de tratamiento:
Radioterapia
La radioterapia es el uso de rayos X u otras partículas con alta potencia para matar las células cancerosas. El médico que se especializa en administrar radioterapia para tratar el cáncer se conoce como radiooncólogo. El tipo más común de tratamiento de radiación se denomina radioterapia de haz externo, que se aplica desde una máquina externa al cuerpo. Cuando el tratamiento de radiación se aplica mediante pequeñas semillas o cápsulas radioactivas, se denomina radioterapia interna o braquiterapia. En general, un régimen (plan) de radioterapia consiste en una cantidad específica de tratamientos que se administran en un plazo de tiempo determinado.
Después de una tumorectomía, se aplica radioterapia adyuvante con regularidad durante un número determinado de semanas a fin de eliminar las células cancerosas que permanecen cerca del sitio del tumor o en cualquier otra parte de la mama. Esto ayuda a disminuir el riesgo de recurrencia en la mama. De hecho, la investigación reveló tasas de recurrencia del 30% o más sin radioterapia, en comparación con tasas de recurrencia del 10% con el uso de radioterapia.
La radioterapia adyuvante también se recomienda para algunas mujeres después de la mastectomía según el tamaño del tumor, el número de ganglios linfáticos cancerosos debajo del brazo y el ancho del margen de tejido circundante al tumor extirpado por el cirujano.
Quimioterapia
La quimioterapia es el uso de medicamentos para destruir las células cancerosas, generalmente al inhibir su capacidad para proliferar y dividirse. La quimioterapia sistémica se administra a través del torrente sanguíneo para que alcance las células cancerosas de todo el cuerpo. El profesional que receta este tratamiento es un oncólogo clínico, un médico que se especializa en el tratamiento del cáncer con medicamentos.
La quimioterapia puede administrarse por vía intravenosa (inyectada en una vena) o, en ocasiones, por vía oral (por la boca), y generalmente se administra en ciclos. La quimioterapia puede administrarse antes de la cirugía para reducir el tamaño de un tumor grande y el riesgo de recurrencia, o después de la cirugía para reducir el riesgo de recurrencia. La quimioterapia también se administra con frecuencia en el momento de la recurrencia del cáncer de mama metastásico. [12]
Pronóstico
El pronóstico deberá tener en cuenta las características clínicas del tumor primario, la terapéutica previa recibida, el volumen tumoral, el estado de los receptores hormonales, así como el tiempo de supervivencia libre de recurrencias, además de los factores pronósticos propios de la paciente (edad, estado menstrual, y el estado general).
Factores predictivos de pronóstico
Ganglios:
Bajo riesgo: 0 ganglios comprometidos
Moderado: 1 a 3 ganglios axilares comprometidos
Alto: 4 o más ganglios axilares comprometidos
Tamaño tumoral:
> 6cm son de mal pronóstico
< 1cm son de buen pronóstico
Tipo histológico: el carcinoma ductal infiltrante con o sin diferenciación sarcomatoide, metaplasia ósea o cartilaginosa o células en anillo de sello es de peor pronóstico. Se consideran de mejor pronóstico los de tipo medular, papilar o coloide.
Receptores hormonales de estrógeno y progesterona¬: Los tumores con receptores hormonales negativos tienen peor pronóstico.
Recurrencias
Ocurren en los primeros 5 años. La recurrencia nodular puede ser removida quirúrgicamente; la recurrencia de tipo inflamatorio y diseminación linfática con frecuencia requiere tratamiento sistémico semejante al estadío IV. Se aplica también radioterapia.
Seguimiento
Historia clínica y examen físico cuidadoso cada 3 a 6 meses por los primeros 3 años, cada 6 a 12 meses por los siguientes 2 años y luego anualmente.
La paciente se debe practicar autoexamen del seno mensualmente
En toda mujer con diagnóstico de cáncer de seno se practica la mamografía anualmente.
En mujeres tratadas con cirugía conservadora del seno se practica la primera mamografía a los 6 meses luego de terminar la radioterapia y después anualmente.
No se recomienda el uso rutinario de cuadro hepático, química sanguínea, radiografía de tórax, gammagrafía ósea, ecografía hepática, tomografía axial computarizada, marcadores tumorales como CA 15-3, CA 27-29 o antígeno carcinoembrionario (ACE), examen pélvico
Objetivos
Objetivo general.
Describir el comportamiento del cáncer de mama en el Hospital Clínico Quirúrgico “Joaquín Albarrán Domínguez” de enero 2009 a marzo 2012.
Objetivos específicos.
1. Identificar los factores de riesgo del cáncer de mama.
2. Determinar la positividad del resultado citológico en el diagnóstico histopatológico.
3. Identificar las técnicas quirúrgicas utilizadas.
4. Identificar los factores predictores de pronóstico en la serie.
MATERIAL Y MÉTODOS
Se realizó un estudio retrospectivo, descriptivo, de corte transversal, de todos los pacientes que fueron intervenidos quirúrgicamente con diagnóstico de cáncer de mama, en el período de enero del 2009 a marzo del 2012; en el Hospital Clínico Quirúrgico Docente “Joaquín Albarrán”. Ciudad Habana. Cuba.
Universo: Todos los pacientes que fueron intervenidos quirúrgicamente con diagnóstico de cáncer de mama de enero del 2009 a marzo del 2012; en el Hospital Clínico Quirúrgico Docente “Joaquín Albarrán”.
Criterios de inclusión: Adultos de ambos sexos, con diagnóstico de cáncer de mama.
Criterios de exclusión: Pacientes con enfermedades benignas de la mama.
Criterios de salida: Pacientes con historias incompletas o extraviadas.
METÓDICA
Para la recolección de datos se obtuvo del archivo del hospital, las historias clínicas de las pacientes ingresadas con cáncer de mama, de las cuales se extrajeron todos los datos necesarios para la realización de esta tesis, previa confección de una encuesta para el vaciado de los mismos (Anexo).
A cada paciente se le tomaron datos demográficos generales, factores de riesgo de contraer esta enfermedad (antecedentes patológicos personales (APP), antecedentes patológicos familiares (APF) de cáncer de mama, 1ra menstruación antes de los 12 años, menopausia después de los 50 años, nuliparidad o 1er hijo después de los 30 años, uso de anticonceptivos orales, no lactancia materna, obesidad, hábitos tóxicos (fumar, ingesta de alcohol), resultados de la química sanguínea, RX de tórax y el Ultrasonido abdominal.
Se tomó también resultados de: la biopsia con aguja fina (BAAF), resultados del estudio mamográfico y ultrasonográfico, Etapa clínica del cáncer, tipo de cirugía realizada, estadiamiento postoperatorio y si recibió oncoterapia.
Fueron reflejados otros datos de interés como, las complicaciones y estadía hospitalaria, con todas estas variables, se confeccionó una base de datos.
Escenario: Archivo del Hospital, Departamento de Anatomía patológica.
Todos los pacientes fueron evaluados en la consulta central de mama del Hospital, donde se decidió por un grupo multidisciplinario la conducta a seguir de acuerdo a la etapa del cáncer.
Las intervenciones se realizaron por dos grupos de trabajo, con un cirujano en cada uno, entrenado en la realización de dicha intervención, y diplomados en tratamiento del cáncer de mama.
Procesamiento de datos: Los textos fueron procesados utilizando el paquete Excel Xp. La presentación de los resultados para su mejor comprensión de realizó a través de gráficos y tablas.
Se confeccionó un formulario para la recogida de los datos correspondientes a las variables estudiadas, entre las que se encuentran patología que origina la operación, técnica quirúrgica y complicaciones quirúrgicas.
Para realizar el análisis de nuestros datos empleamos los paquetes de programas estadísticos SPSS (statistic package for social sciences) versión 13.0 y EPIDAT (junta de Galicia 2008) para el análisis de datos tabulados. Se usaron dentro de la estadística descriptiva medida de tendencia central (Media, Mediana, Moda) y medida de dispersión (desviación estándar) mínimos y máximos. Analizamos las proporciones construyendo intervalos de confianza en los resultados más señalados y el estadígrafo Chi cuadrado para establecer las independencias u homogeneidad entre las variables cualitativas previstas.
Resultados
El 100% de los pacientes eran mujeres. El cáncer de mama es una neoplasia casi exclusiva de las mujeres y a los hombres se les atribuye tan sólo 0,8 a 1,0% de los casos. [11], [13], [14]
Tabla 1: Distribución de acuerdo a la edad.
Edad – Nº – %
20-29 – 0 – 0%
30-39 – 0 – 0%
40-49 – 9 – 12,7%
50-59 – 18 – 25,4%
60-69 – 23 – 32,4%
70-79 – 16 – 22,5%
80 y más – 4 – 5,6%
Total – 71 – 100%
* 32,4% pertenece a [23,4; 41,4], desviación estándar: 10,5299993
– No hubo pacientes menores de 39 años.
– La edad más frecuente de presentación del cáncer de mama en este estudio fue la década de los 60 seguida por la década de los 50.
– El 28,1% de las pacientes tenían 70 años o más (20 pacientes). Las edades extremas fueron 40 años y 89 años.
– La edad promedio de nuestras pacientes fue de 62,5 años las otras medidas de tendencia central son consistentes pues la mediana que es resistente a valores extremos es de 63 años sin embargo la edad más repetida es 56 años (moda). La dispersión sobre el promedio es de 10,52 (D.S.) la edad mínima fue de 40 años y nuestra paciente de mayor edad tenía 89 años. El intervalo de confianza construido para la clase de 60 a 69 años muestra que del 23,4 al 41,4 de los casos de neoplasia de mama estarán en este grupo de edades.
Tabla 2: Distribución de acuerdo a las razas
Raza – Nº – %
Blanca – 45 – 63,4%
Negra – 24 – 33,8%
Mestiza – 2 – 2,8%
Total – 71 – 100%
La raza blanca la más frecuente con 45 pacientes (63,4%).
Tabla 3: Factores de Riesgo
Factores de Riesgo – Nº – %
Antecedentes patológicos personales (APP) – 25 – 35,2%
Antecedentes patológicos familiares (APF) – 30 – 42,3%
Menarquia precoz – 19 – 26,8%
Menopausia tardía – 25 – 35,2%
Uso de anticonceptivos – 16 – 22,5%
Nuliparidad – 5 – 7,0%
Obesidad – 32 – 45,1%
Sedentarismo – 52 – 73,2%
Hábitos tóxicos – 38 – 53,5%
Los factores de riesgo para padecer cáncer de mama más frecuente en esta serie fueron: la obesidad (45,1%), el sedentarismo (73,2%) y los hábitos tóxicos (53,5%). Estos son los denominados factores de riesgo modificables y estuvieron presentes en el 40,6% de los casos.
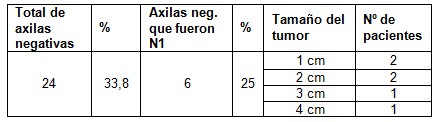
Tabla 4: Axilas negativas por examen físico, ecografía (US) y Mamografías que resultaron N1 en relación con el tamaño del tumor.
Resultaron negativas 24 axilas por examen físico, ecografía (US) y Mamografías para un 33,8% del total de pacientes. De ellas fueron N1 (en el estadiamiento postoperatorio), 6 pacientes para un 25% de las negativas. El tamaño del tumor fue de 1 y 2 cm. en 4 casos y de 3 y 4 cm. 2 pacientes.
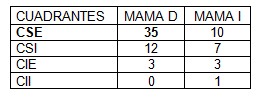
Tabla 5: Distribución por mama y cuadrantes
* 57,74% pertenece [48,1; 67,3]
Al valorar el intervalo de confianza para la proporción fue que entre el 48,1 y el 67,3% de las neoplasias estarán localizadas en los cuadrantes superiores externos
La mama más afectada fue la derecha con 35 casos. El cuadrante de mayor incidencia el supero externo en las dos mamas con 12 y 7 casos respectivamente.
Tabla 6: Resultados del Estudio citológico.
Resultados de la citología – No – %
Sospechosa de células neoplásicas – 12 – 17,0%
Positiva de células neoplásicas – 59 – 83,0%
Total – 71 – 100%
*83.0% pertenece [80,3; 85,7]
Alta precisión del diagnóstico citológico al afirmar el resultado positivo en el 83% con un intervalo de confianza de entre el 80, 3 y el 85,7% para la población con certeza del 95%.
En relación con el resultado del estudio citológico, se observó la presencia de células neoplásicas (citología positiva) en 59 pacientes, lo cual representó el 83%. La citología resultó sospechosa de cáncer en 12 casos (17%).
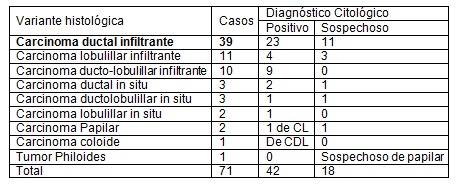
Tabla 7: Efectividad del estudio citológico en el diagnóstico histológico del cáncer de mama.
Chi2 :11,89 G.L. 8 p. 0,15 N.S.
Al construir la tabla de contingencia para evaluar la relación entre las variables Variante histológica y positividad del diagnostico citológico el estadígrafo Chi cuadrado muestra que estas son independientes.
El estudio citológico no solo confirmó la presencia de células malignas, sino que en 40 pacientes diagnosticó el tipo histológico de cáncer para un 53,6% del total de casos (59 pacientes) y el 95,2% del total de citologías informadas con resultado histológico. Hubo 2 pacientes (uno con carcinoma papilar y otro con un tumor de Philodes) en los cuales la citología no coincidió con la variante histológica.
Tabla 8: Técnica quirúrgica realizada.
Técnica quirúrgica – Nº de pacientes – %
Mastectomía Radical Modificada – 56 – 77.8%
Técnica Patey – 1 – 1.8%
Técnica Madden – 55 – 98.2%
Cuadrantectomía con vaciamiento axilar – 14 – 19.4%
Mastectomía sanitaria – 2 – 2.8%
Total – 72 – 100%
La técnica quirúrgica más utilizada fue la Mastectomía Radical Modificada con 56 casos para un 7.8% y específicamente la técnica de Madden con 55 pacientes para un 98.2%
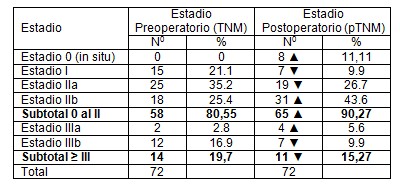
Tabla 9: Relación Estadio Preoperatorio (TNM) y Estadio Postoperatorio (pTNM).
El estadio preoperatorio IIa el más frecuente con 25 casos, para un 35.2% y el postoperatorio resultó ser el IIb con 31 casos para un 43.6%.
La tabla muestra como resulta lógico que los estadios limítrofes son en los que resulta más frecuente la migración hacia un estadio más avanzado.
Tabla 10: Factores predictores de pronóstico
Factores – Nº de pacientes – %
Menores de 35 años – 0 – 0%