Glioblastoma multiforme
Resumen
Es el tumor más común y más maligno entre las neoplasias de la glía. Puede manifestarse a cualquier edad, pero afecta principalmente a adultos, con un pico de incidencia entre los 45 y los 70 años. Se presenta habitualmente en los hemisferios cerebrales, siendo menos frecuente su localización en el tronco del encéfalo o la médula espinal.
Glioblastoma multiforme
- TERD Susana Comino Martinez
- TERD Ángela López Grandio
- TERD Eva Rovira Alonso
- TERD Olga López Rodríguez
- TERD Aroha Gutiérrez Rubio
Al igual que todos los tumores cerebrales, excepto en casos muy raros, no se expande más allá de las estructuras del sistema nervioso central.
En las imágenes de TC y RM se muestra como una lesión heterogénea, de contorno irregular, que capta contraste en anillo y con un área central necrótica.
Palabras clave: glioblastoma multiforme, tomografía computerizada, resonancia magnética, tumor maligno, neoplasia
Presentación del caso
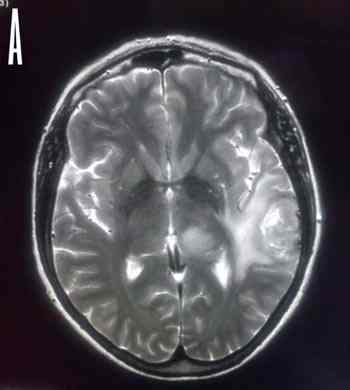
Paciente de 57 años, con antecedentes de angina de pecho. Clínica de hace aproximadamente tres meses, crisis de afasia sin pérdida de conocimiento durante unos minutos. Desde entonces disfasia (confunde palabras, le cuesta entablar conversación). Se realiza Tac craneal y este sugiere primario de alto grado, se pide RMN (brainLab y funcional lenguaje). Se solicita preoperatorio. (Figura 1 A).
En un periodo breve se realiza resección tumoral + zapping cerebral intraoperatorio de lenguaje sin complicaciones post operatorias. Anatomía patológica confirma glioblastoma multiforme grado IV, en la RMN cerebral postoperatoria inmediata se puede ver el área de resección temporal superior izquierda que muestra captación global de sus paredes de forma irregularmente engrosada. Respecto al estudio previo dichas áreas de captación se sitúa por fuera de la lesión descrita. Hallazgos que globalmente sugieren resección parcial de la lesión con crecimiento de la misma. Secundario efecto de masa sobre estructuras de línea media y surcos adyacentes. (Figura 1 B)
Se inicia TMZ (Temozolamida) concomitante con Radioterapia, 6 semanas. Paciente neurológicamente normal. Cuando acaba tratamiento se programa para RMN de control.
La RMN posterior a la RDT (Figura 2 C, D) hay un aumento del área de realce en la parieto-occipital izquierda, similar en el lecho de la intervención, así como la talámica y la extraaxial parasagital derecha. Sin evidencias signos de progresión franca en la lesión resecada, si en la más posterior parieto-occipital izquierda. Cicatriz craneotomía perfecta, la paciente tuvo empeoramiento clínico y necesito pauta de dexametasona para hacer vida cotidiana. Se realiza RMN (Figura 3 E) sin muchos cambios evidentes, a la paciente le mantienen TMZ y dexametasona durante tres meses y se vuelve a realizar una RMN la cual nos muestra una progresión espectacular (Figura 3 F). El examen comparado con el previo muestra la persistencia con aumento en las dimensiones de las lesiones temporofrontal y parieto-occipital izquierdas, con realce periférico, que en la primera se prolonga hasta la pared ventricular, se asocian con extenso edema en sustancia blanca adyacente, y en región insular y de ganglios basales, con aumento de efecto de masa en el ventrículo lateral izquierdo con desplazamiento de estructuras de la línea medial, sin evidencia de aumento en los valores de la perfusión. El área de afectación talámica no se ha modificado de forma valorable.
A esta paciente se le cambio tratamiento, quimioterapia seis infusiones cada quince días, después se repetirá RMN. Pronóstico no es esperanzador.
Figura 1