en una buena anamnesis y una adecuada exploración clínica. Contrasta con la lámpara de Wood.
No es infrecuente que se asocie a patología tiroidea, diabetes mellitus, anemia perniciosa, enfermedad de Addison y síndrome de endocrinopatía múltiple, estas últimas raramente. También hay que tener en cuenta las alteraciones psicológicas. Por lo tanto se les deberá realizar valoración de T4, TSH, glucemia basal y hemoleucograma completo, además de Cortisol, anticuerpos antitiroideos y niveles de Vitamina B12.
El médico de atención primaria debe proporcionar apoyo psicológico, ya que esta enfermedad altera la imagen corporal y puede disminuir la calidad de vida.
Tratamiento:
– Camuflaje con cosméticos: Las lesiones localizadas pueden disimularse con cosméticos. La selección del producto adecuado depende de la preferencia del paciente. Maquillajes y autobronceadores: Permiten ocultar las máculas blancas para que el vitíligo no sea evidente.
– Evitar la exposición solar: Utilización de pantallas solares para hacer las lesiones menos visibles y evitar las quemaduras solares en las áreas no pigmentadas. Se utilizan para proteger la piel afectada de quemaduras solares y disminuir el bronceado en la piel sana. En la mayoría de los pacientes debe elegirse un factor de protección superior a 30.
– Despigmentación: Estaría indicada la despigmentación de la piel normal en vitíligos extensos, con malos resultados terapéuticos o grave repercusión psíquica para el paciente. Consiste en el blanqueamiento de forma permanente de la piel normal, mediante una crema de monobenciléter de hidroxiquinona al 20% para obtener una piel toda del mismo color. La despigmentación puede tardar más de 1 año y es irreversible. Ambos datos deben ser expuestos al paciente antes de iniciar el tratamiento.
– Repigmentación: clásicamente la fotoquimioterapia tanto tópica como sistémica se ha considerado el tratamiento repigmentante más efectivo en el vitíligo, aunque los porcentajes de éxito en el tratamiento son muy variables. En su contra, están los efectos secundarios que pueden producir y que incluyen efectos agudos como fototoxicidad e irritación gastrointestinal (los psoralenos) y crónicos como la fotocarcinogénesis. Además hay que tener en cuenta la necesidad de protección ocular
Los tratamientos repigmentantes que se pueden utilizar son:
– Glucocorticoides tópicos
– Kellina tópica
– Fotoquimioterapia tópica
– Fotoquimioterapia sistémica. Se utiliza un psolareno por vía oral y UVA o bien luz solar.
– UVB de banda estrecha: está emergiendo como tratamiento de elección en pacientes con enfermedad moderada-severa, debido a que su eficacia es similar a la fotoquimioterapia con UVA y tiene menos efectos secundarios, además de no requerir psoralenos. Sus principales ventajas respecto a la terapia con UVA son su mayor seguridad, la menor presencia de efectos adversos sistémicos y que no requiere protección ocular
– Fotoquimioterapia focal
– Inmunomoduladores tópicos: los agentes inmunomoduladores tópicos como el tacrolimus y el pimecrolimus ofrecen ventajas en el tratamiento del vitíligo. Son agentes bien tolerados tanto en niños como en adultos a las dosis adecuadas; pueden usarse durante periodos largos de tiempo sin producir las complicaciones típicas del tratamiento tópico con esteroides (estrías, atrofia, hipertricosis, telangiectasias, trastornos de la pigmentación)
– Calcipotriol:
– Tratamiento quirúrgico. En el tratamiento de vitíligos estables se intenta la proliferación de melanocitos desde los bordes o llevarlos mediante diferentes técnicas quirúrgicas (injertos epidérmicos autólogos, trasplantes de cultivos de melanocitos).
CASO 2:
Mujer de 35 años que consulta en Atención Primaria por manchas blanquecinas por el tronco y extremidades que la han aparecido hace 1 mes. No tiene antecedentes personales ni familiares de interés.
No tratamientos crónicos. Refiere que le gusta mucho broncearse en verano, y en invierno de forma artificial.
Exploración física: Lesiones maculares hipopigmentadas de entre 2-8 mm de diámetro, localizadas en piernas (foto 3), antebrazos (foto 4) y tronco. Con bordes muy bien definidos y no descamativas. Piel aparentemente intacta.
No presenta lesiones a ningún otro nivel. No adenopatías regionales ni síntomas generales.
Se exploró con lámpara de Wood viéndose la despigmentación sin otras fluorescencias patológicas.
Juicio clínico: La paciente fue diagnosticada de Hipomelanosis Guttata Idiopática.

(Foto 3)
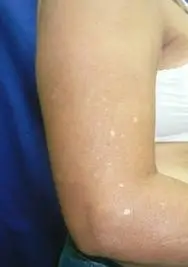
(Foto 4)
HIPOMELANOSIS GUTTATA IDIOPÁTICA
La hipomelanosis guttata idiopática (HGI) es una dermatosis de etiología desconocida, las lesiones consisten en pequeñas máculas pequeñas, hipopigmentadas o despigmentadas, de 0.2 a 8 mm de diámetro, normalmente localizadas en la superficie expuesta de antebrazos y piernas, y en menor frecuencia en brazos y muslos pero rara vez en áreas no expuestas .
En algunas lesiones se puede notar atrofia superficial o hiperqueratosis leve. La exposición solar crónica y la